Autor : Anna Jackowska
2022-04-01 11:57

Prof. dr hab. n. med. Grzegorz Basak, specjalista chorób wewnętrznych, hematologii i transplantologii, przyznaje, że leczenie pacjentów z rzadkimi schorzeniami hematoonkologicznymi to zajęcie bardzo trudne i obciążające psychicznie. Z jakimi wyzwaniami mierzą się hematolodzy? Czy specjalizacja ta jest popularna wśród młodych lekarzy?
Prof. dr hab. n. med. Grzegorz Basak, specjalista chorób wewnętrznych, hematologii i transplantologii: Lutową konferencję „Choroby rzadkie w hematologii" należy zdecydowanie uznać za udaną. Była to druga konferencja z cyklu i za każdym razem przekonujemy się, słuchając opinii naszych uczestników, że jest to potrzebne wydarzenie, o czym świadczy rekordowa frekwencja. W tegorocznej edycji uczestniczyło ponad 600 uczestników. Zainteresowanie tą konferencją wskazuje również na potrzebę szerszego mówienia i edukowania na temat chorób rzadkich. Warto również podkreślić, że w programie naszej konferencji staraliśmy się umieścić rozmowy dotyczące szeregu chorób: tych, na które obecnie nie ma leków, tych, gdzie leki są na bardzo wczesnych etapach rozwoju i tych, w których stosuje się standardowe leki dostępne na rynku.
Warto podkreślić, że zdecydowana większość chorób hematologicznych jest chorobami rzadkimi. Są też pewne jednostki chorobowe, o których nasze środowisko pamięta rzadkiej i należy o nich ustawicznie informować. Nasza konferencja udowodniła, że również w tych rzadkich jednostkach chorobowych nastąpił postęp i narasta wiedza, którą należy aktualizować. Ważne jest też nieustanne przypominanie podstaw - objawów, kryteriów włączenia do leczenia, kwestii diagnostyki - testów i badań, jakie należy zlecać pacjentom. Te kryteria najlepiej przedstawiać prezentując konkretne przypadki kliniczne, wówczas staje się to zdecydowanie bliższe każdemu praktykowi-klinicyście.
Musze przyznać, że w ostatnich latach wydarzyło się dużo pozytywnego w polskiej hematoonkologii, dzięki czemu zbliżyliśmy się do krajów Europy Zachodniej m.in. w zakresie refundacji nowych terapii. Wyzwania i potrzeby to z jednej strony dostęp do nowych terapii, z drugiej natomiast zmiany w organizacji opieki hematoonkologicznej wspólne z potrzebami organizacyjnymi systemu ochrony zdrowia.
Jeśli chodzi o dostęp do terapii, to mam swoją subiektywną listę stworzoną w oparciu o jednostki chorobowe, które są mi najbliższe. W ostrej białaczce szpikowej będziemy potrzebować szerokiego dostępu do refundacji wenetoklaksu, który w skojarzeniu z azacytydyną jest przełomową terapią, wydłużającą przeżycie starszych chorych, których nie można leczyć intensywnie.
W zespołach mielodysplastycznych możemy poprawić jakość życia oraz przeżycie pacjentów z nowym typem zespołu mielodysplastycznego MDS-RS za pomocą zastosowania terapii lekiem luspatercept. Lek ten w sposób innowacyjny poprawia dojrzewanie krwinek czerwonych zmniejszając zapotrzebowanie na przetoczenia krwi.
W przewlekłej białaczce limfocytowej, w której w ostatnich latach zaszło wiele pozytywnych zmian w zakresie refundacji, widzimy potrzebę wdrożenia kolejnych leków. W tym obszarze potrzebowalibyśmy szerszego dostępu do inhibitorów kinazy Brutona - leków podawanych w formie tabletek. Jednym z leków z tej grupy jest ibrutynib stosowany w pierwszej linii leczenia - szczególnie u tych chorych z przewlekłą białaczką limfocytową z gorszym rokowaniem, którzy niekoniecznie posiadają mutacje delecji 17p czy mutację TP53. To poprawiające przeżycie leczenie od lat jest stosowane w innych krajach. Doustna forma poprawia komfort życia pacjentów, którzy farmakoterapię mogą prowadzić w warunkach domowych.
W przypadku chłoniaka strefy płaszcza - choroby o złym rokowaniu - można wiele pomóc stosując nowoczesne leczenie wspomnianymi wcześniej inhibitorami kinazy Brutona - ibrutynibem, a także lenalidomidem. Obie te terapie nie są obecnie finansowane z budżetu państwa. Pojawienie się ibrutynibu nie jest w tym miejscu przypadkiem - jest to bowiem bardzo dobry lek, który znajduje zastosowanie w wielu schorzeniach, ale obecnie jest finansowany jedynie w przewlekłej białaczce limfocytowej. Natomiast istnieje potrzeba stosowania tego leku w bardzo rzadkiej chorobie makroglobulinemii - nawet w przypadku oporności i nawrotowości tej choroby nie możemy stosować obecnie ibrutynibu w ramach RDTL z uwagi na procedury wdrożone przez Ministerstwo Zdrowia.
Dla pacjentów po przeszczepieniu komórek krwiotwórczych niewątpliwie konieczna jest refundacja ruksolitynibu, czyli leku stosowanego obecnie w pierwotnej mielofibrozie, ale zarejestrowanego także w chorobie przeszczep przeciwko gospodarzowi. Lek ten ma bardzo dobrze udokumentowaną skuteczność w sterydoopornej chorobie przeszczep przeciwko gospodarzowi i powinien stanowić standard postępowania.
Podobnie czekamy na optymalizację zapobiegania wirusowi cytomegalii po transplantacji komórek krwiotwórczych za pomocą leku letermovir. Lek ten ma udokumentowaną skuteczność przy niskim poziomie toksyczności.
W leczeniu najczęściej występujących agresywnych chłoniaków DLBCL (chłoniak rozlany z dużych limfocytów B) kierunki na przyszłość są oczywiste. Potrzebujemy refundacji m.in. celowanej chemioterapii polatuzumabem, ale równie tego, na co czeka całe środowisko medyczne - refundacji leczenia limfocytami CAR-T, które w skali całej Europy stosowane są u tysięcy pacjentów. W Polsce obecnie terapia CAR-T jest refundowana wyłącznie w ostrej białaczce limfoblastycznej u dzieci i młodych dorosłych.
Poza kwestiami stricte lekowymi, potrzeba nam pewnego konsensusu związanego z procedurą przeszczepienia mikrobioty jelitowej. Procedura ta w niektórych krajach jest zakwalifikowana jako lek, w niektórych nie. Niestety w Polsce procedury te nie są objęte żadnymi regulacjami, więc może być to niebezpieczne, jeśli źródło bakterii kałowych używanych do przeszczepu nie jest certyfikowane, a co za tym idzie - nieprzebadane. Z drugiej strony może okazać się nieskuteczne, co może podważyć tę terapię. Przeszczepy mikrobioty jelitowej mogą znaleźć zastosowanie w szczególności w zakażeniach bakteriami Clostridioides difficile oraz w chorobie przeszczep przeciwko gospodarzowi po transplantacji komórek krwiotwórczych.
Przede wszystkim borykamy się z ograniczonym dostępem do paliatywnej opieki hematologicznej. My często mówimy o lekach, a opieka paliatywna spychana jest na pobocze. Natomiast jest to niezwykle ważne, ponieważ szereg naszych pacjentów, którym nie jesteśmy w stanie już pomóc, wymaga dobrej opieki wspierającej. Niestety w hematologii przyjęło się, że ciężar tej opieki spada na oddziały hematologiczne. To z kolei ogranicza liczbę nowo przyjmowanych pacjentów, którzy mogą i powinni otrzymać leczenie przyczynowe. W efekcie chorzy czekają w długich kolejkach i często, kiedy przychodzi ich kolej, okazuje się, że nie jesteśmy w stanie już im pomóc i sami potrzebują leczenia paliatywnego. Pamiętajmy również, że oddziały hematologiczne nie są przygotowane do opieki nad pacjentami paliatywnymi, bo oferują chorym intensywne leczenie. Pacjenci wymagający leczenia paliatywnego trafiają również na inne oddziały, gdzie jednak często kadrze jest niezwykle trudno im pomóc, ponieważ chorzy hematologiczni są specyficzni, ich stan jest zazwyczaj bardzo ciężki, są kosztochłonni i - nie otrzymując właściwej opieki - najzwyczajniej cierpią.
Problem opieki paliatywnej wynika również z faktu, że pacjenci hematologiczni w terminalnym stadium choroby wymagają przetoczeń krwi. Niestety tej procedury nie mogą wykonać hospicja - w związku z czym tacy pacjenci w hospicjach mogliby umierać w sposób niezwykle niehumanitarny - zazwyczaj z powodu krwotoku lub głębokiej niedokrwistości.
Dlatego też konieczne jest wprowadzenie możliwości realizacji przetoczeń w hospicjach i refundowanie tym placówkom kosztów preparatów krwi. Istotne jest również zwiększenie liczby hospicjów, których już teraz jest zbyt mało wobec fali pacjentów onkologicznych, z którą mierzy się system ochrony zdrowia. Pewnym rozwiązaniem mogłyby być oddziały paliatywne, gdzie dostęp do świadczeń gwarantowanych jest zdecydowanie większy niż w przypadku hospicjów. Natomiast niestety ich liczba jest nadal zbyt mała, są geograficznie porozmieszczane w odległym miejscach i umieszczenie w nich pacjenta hematologicznego często graniczy z cudem. Dodatkowo nowe nie powstają z uwagi na niedoszacowanie wycen i małą opłacalność tego typu opieki. W efekcie odbija się to zarówno na pacjentach hospicyjnych w terminalnych stadiach choroby, jak i tych nowo zdiagnozowanych, którzy powinni zostać szybko przyjęci w celu wdrożenia leczenia.
Innym problemem organizacyjnym jest kwestia przetaczania preparatów krwi i niewystarczająca wycena tego typu procedur. W efekcie w województwie mazowieckim zwykle bardzo trudno jest choremu otrzymywać regularne transfuzje blisko miejsca zamieszkania w sposób minimalnie uciążliwy. Wiele jednostek niehematologicznych, zapewne także z braku miejsc, odcina się od przetaczania preparatów krwi pacjentom hematologicznym. Na przykładzie naszej kliniki mogę powiedzieć, że współpracujemy w tym zakresie głównie z innymi Klinikami internistycznymi do których pacjenci wymagający transfuzji trafiają często w trybie nagłym, dla ratowania życia, z Izby Przyjęć. Najczęściej inne oddziały o tym profilu zlokalizowane w innych placówkach, nie są zainteresowane realizacją tego typu świadczeń, choć zdarzają się chlubne wyjątki. W efekcie pacjenci hematologiczni mieszkający poza Warszawą nie mogą przychodzić na przetoczenia do szpitali zlokalizowanych najbliżej ich miejsca zamieszkania, a jednostka specjalistyczna, mająca dostęp do najbardziej zaawansowanych terapii (leczenia celowanego czy immunoterapii) musi dużą część swojej działalności poświęcić leczeniu niespecjalistycznemu, które mogłoby z powodzeniem być realizowane na oddziałach internistycznych. Znacznym ograniczeniem jest również regulacja wymagająca obligatoryjnej, 24-godzinnej hospitalizacji pacjenta po transfuzji krwi. W uzasadnionych przypadkach może być to skrócone do 12 godzin. Jest to przepis wysoce szkodliwy, ponieważ pacjent hematologiczny, który mógłby funkcjonować w warunkach domowych ale wymagający częstych transfuzji, staje się praktycznie związany ze szpitalem. Niestety, w myśl obowiązujących przepisów, preparatów krwi u takiego pacjenta nie można przetaczać w trybie jednodniowym, choć zdecydowana większość powikłań pojawia się wcześnie, w ciągu czterech godzin.
Już teraz problemem, który w nadchodzących miesiącach i latach będzie dalej narastał w hematologii, jest brak kadry. W mojej opinii to jedno z najpoważniejszych zagrożeń dla polskiej hematologii - i mówię tu nie tylko o kadrze lekarskiej, ale również pielęgniarskiej czy diagnostach laboratoryjnych, którzy z nami współpracują i od których pracy uzależniony jest proces diagnostyczny w hematologii.
Niestety jest bardzo niewielu chętnych lekarzy do odbywania specjalizacji z hematologii. Być może nie jest to specjalizacja intratna, trudno jest bowiem przyjmować pacjentów w gabinecie prywatnym, gdzie nie ma się dostępu do specjalistycznej diagnostyki i leczenia w warunkach szpitalnych. Dodatkowo sytuacji nie poprawia fakt, że jest to specjalizacja bardzo trudna, obciążająca psychicznie. Pogłębia to również profil pacjentów, którzy są niezwykle trudni w leczeniu, często chorzy śmiertelnie. Na to nakłada się nieustanna walka o leki i konieczność przechodzenia procedur urzędniczych, które spowalniają rozpoczęcie terapii. To jest stała walka o pacjenta, gra emocji i ogromne obciążenie fizyczne i psychiczne dla samych lekarzy oraz personelu pomocniczego. W efekcie prowadzi to coraz częściej do wypalenia zawodowego. Nie chce być złym prorokiem, ale w najbliższej już przyszłości zderzymy się z brakiem pielęgniarek hematologicznych. Obecne kadry mogą w najbliższych latach przechodzić na emerytury, za to brak napływu nowych członków zespołu - na palcach jednej ręki mogę policzyć młode pielęgniarki, które w ostatnich latach dołączyły do naszego zespołu.
Cała ta sytuacja wymaga wprowadzenia systemu zachęt do wykonywania tej specjalizacji i pracy z pacjentami hematologicznymi. Normy zatrudnienia pielęgniarek mówiące o wskaźniku na poziomie 0,6 pielęgniarki na łóżko to stanowczo za mało, żeby móc pacjentom zagwarantować bezpieczeństwo leczenia na oddziale hematologicznym.
Borykamy się zatem z kwestiami ilościowymi personelu, podczas gdy wolelibyśmy skupić się na budowaniu jakości. Czas też pomyśleć o zmianie wycen świadczeń hematologicznych - tak by zagwarantować pacjentom nie tylko ciągłość leczenia, ale również opieki ze strony personelu medycznego.
Oczywiście. Już teraz zapraszam na kolejną edycję konferencji „Choroby rzadkie w hematologii", która odbędzie się w terminie 24-25 luty 2023 roku. Program konferencji z pewnością będzie ewoluował i postaramy się poświęcić w nim jeszcze więcej czasu i miejsca na jednostki chorobowe, o których dotychczas się bardzo rzadko mówiło. Postaramy się również zaangażować wykładowców i ekspertów międzynarodowych, którzy podzielą się z nami wiedzą.
 Liczy się każda godzina - historie pacjentów z aTTP
Liczy się każda godzina - historie pacjentów z aTTP
 Prof. K. Giannopoulos o badaniu i skutkach niedoboru żelaza (wideo)
Prof. K. Giannopoulos o badaniu i skutkach niedoboru żelaza (wideo)
 Relacja z dyskusji: I linia w leczeniu onkologicznym i hematologicznym
Relacja z dyskusji: I linia w leczeniu onkologicznym i hematologicznym
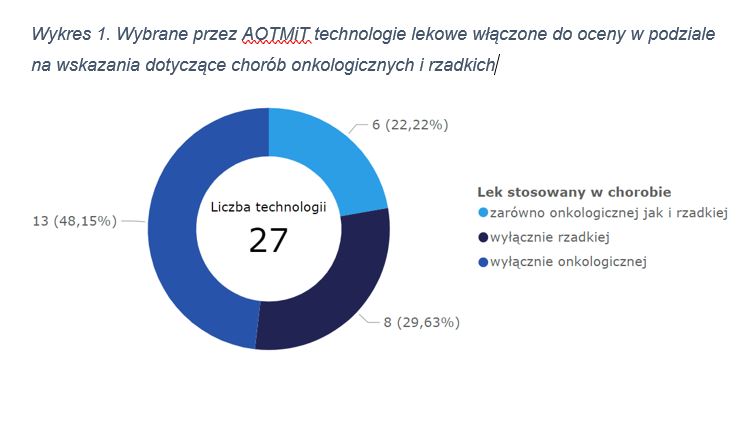 Już jest! Nowy wykaz technologii lekowych wysoce innowacyjnych AOTMiT
Już jest! Nowy wykaz technologii lekowych wysoce innowacyjnych AOTMiT