Autor : Aleksandra Kurowska
2022-12-14 13:42

- To nie jest tak, że problem z finansowaniem kosztownych terapii ma tylko Polska. Wiele państw ma z tym kłopot. Tam, gdzie dostępność takich terapii jest większa, często w procesie refundacyjnym przy ocenie danego leku stosuje się nieco inne kryteria niż w Polsce – mówi w rozmowie z Aleksandrą Kurowską prof. Marcin Czech, prezes Polskiego Towarzystwa Farmakoekonomicznego.
Rzeczywiście, w tym roku obchodziliśmy jubileusz, więc nie mogło zabraknąć uroczystych momentów, takich jak wręczenie członkom Towarzystwa specjalnych, symbolicznych nagród. Bardzo się cieszę, że mogliśmy świętować jubileusz razem z prezesami najważniejszych towarzystw medycznych w Polsce - na pewno bardzo dużo się od nich nauczyliśmy i myślę, że i nam udało się wyjaśnić wiele zawiłości z dziedziny farmakoekonomiki, a nawet zainspirować ich tą naszą dziedziną. Z przyjemnością mogę się pochwalić, że już pojawiły się nowe plany dotyczące współpracy z niektórymi towarzystwami medycznymi, z innymi, jak z Polskim Towarzystwem Kardiologicznym, Polskim Towarzystwem Onkologicznym lub Polskim Towarzystwem Neurologicznym współpracujemy od dawna. PTFe liczy ok. 250 członków i to ogromna radość, że nasza praca została dostrzeżona przez organizacje liczące nawet kilka tysięcy członków.
Postanowiliśmy połączyć siły z największymi towarzystwami medycznymi i zestawić 10 globalnych trendów farmakoekonomicznych na lata 2022-2023 z priorytetowymi działaniami i celami towarzystw naukowych, które są postrzegane jako kluczowe dla polskiego systemu ochrony zdrowia.
Poruszyliśmy niezwykle trudne kwestie pomiaru wartości technologii medycznych oraz właściwego poziomu finansowania, wyceny świadczeń, ustalania cen i zastosowania instrumentów dzielenia ryzyka. Mówiliśmy też o tym, jak dane z realnej praktyki klinicznej mogą stymulować rozwój różnych dziedzin medycyny i jak one się zmieniają w dobie e-zdrowia.
Rozmawialiśmy o tym, co trzeba zrobić – od strony systemowej – dla specjalizacji takich jak onkologia, kardiologia, neurologia, psychiatria, diabetologia, laryngologia czy zdrowie publiczne. Wiedzą dzielili się z nami i konsultanci krajowi i np. studenci, których działalność już na tak wczesnym etapie robi wrażenie – ważne jest dla nas, by zachować edukacyjny charakter naszego kongresu.
Rozmawialiśmy też oczywiście o chorobach rzadkich: o tym, że potrzebujemy bardziej wysublimowanego podejścia do oceny terapii w chorobach rzadkich, że należy przeanalizować i wypracować pewne konfiguracje prawne w zakresie podejścia do tych chorób.
W sesji plenarnej uczestniczył wiceminister Maciej Miłkowski, którego uhonorowaliśmy statuetką Jamesa Bonda polityki lekowej w Polsce.
Jako towarzystwo naukowe działające w dziedzinie szeroko pojętej ekonomiki zdrowia i oceny efektów leczenia, przy ocenie nowelizacji skoncentrowaliśmy się na obszarach związanych z naszą działalnością statutową. Nie ma wątpliwości, że po ponad dekadzie doświadczeń związanych z obowiązującą ustawą, zmiany są niezbędne i doceniamy, że ministerstwo podjęło się próby wyjścia z inicjatywą legislacyjną w tym zakresie.
Przede wszystkim proponowane w nowelizacji zmiany wymagają analizy w kontekście dwóch istotnych dokumentów: rządowego sprawozdania z wykonania ustawy refundacyjnej, przygotowanego na mocy delegacji ustawowej art. 84, oraz rządowego dokumentu strategicznego „Polityka Lekowa Państwa 2018-22”. Warto byłoby ocenić, na ile proponowane zmiany wypełniają rekomendacje płynące z tych dwóch ważnych opracowań.
To prawda, budzi wątpliwości fakt, że powyżej progu 6 x PKB per capita Minister Zdrowia obligatoryjnie musi wydać decyzję negatywną. Na jakiej podstawie przyjęto taki właśnie mnożnik? Nie znajdujemy dla niego uzasadnienia merytorycznego. Poza tym w znakomitej większości krajów wielkość kosztu dodatkowego roku życia skorygowanego o jakość ma znaczenie informacyjne, a nie jest kryterium obligatoryjnym.
Oczywiście, akurat w chorobach rzadkich nie powinniśmy mieć twardego progu opłacalności, ponieważ można sobie wyobrazić sytuację, kiedy takie twarde odcięcie na 6 PKB wiąże ręce ministrowi - w przypadku chociażby niezaspokojonej potrzeby medycznej, która nie będzie miała alternatywy terapeutycznej, w bardzo małej populacji, ale o niesłychanie wysokiej skuteczności. To może dotyczyć terapii genowej czy innych innowacyjnych terapii. Dyskutowaliśmy o tym podczas naszego panelu o chorobach rzadkich pt. „Dlaczego tak wielu musi zrobić tak wiele dla tak niewielu”.
Na opracowanie Planu dla Chorób Rzadkich czekaliśmy zdecydowanie zbyt długo. Dobrze, że on już jest, ale opieka nad pacjentami zmagającymi się z chorobami rzadkimi jest nadal ogromnym wyzwaniem organizacyjnym i finansowym. Przy czym chciałbym podkreślić, że to nie jest tak, że problem z finansowaniem kosztownych terapii ma tylko Polska. Wiele państw ma z tym kłopot. Tam, gdzie dostępność do takich terapii jest większa, często w procesie refundacyjnym przy ocenie danego leku stosuje się inne kryteria niż w Polsce.
Nie każdy lek, czy stosowany doraźnie, czy stosowany przewlekle, wydłuża życie o rok czy pozwala na wydłużenie życia w pełnym zdrowiu o jeden rok (to jest tzw. LYS albo LYG, uratowany lub zyskany rok życia w pełnym zdrowiu). Często korzyść zdrowotna jest znacznie mniejsza, wtedy do równania wchodzi użyteczność stanu zdrowia, która jest pochodną jego jakości (wtedy mamy rok życia korygowany o jakość, a skrót angielskiego terminu to QALY (quality-adjusted life year). Z kolei koszt (jako element kosztu/QALY) uwzględnia wszystkie grupy kosztów (w tym te modyfikowane przez terapię), a nie jedynie koszt samej interwencji w rocznym horyzoncie czasowym. Koszt jednego roku terapii (samego leku) dostarcza nam więc zupełnie innych informacji niż koszt (tj. wszystkie koszty) uzyskania jednego dodatkowego roku życia czy jednego dodatkowego roku korygowanego o jakość – to zupełnie inne pojęcia.
Do równania kosztowej użyteczności wchodzą wszystkie koszty systemu, dlatego że często leczenie farmakologiczne może modyfikować inne składowe kosztów, np. może redukować koszty hospitalizacji. Po drugiej stronie mamy właśnie QALY – mamy takie terapie, które bardzo podwyższają użyteczność stanu zdrowia, a niektóre w bardzo niewielkim stopniu go polepszają. Może się tak np. zdarzyć, że mamy 0,2 polepszenia użyteczności stanu zdrowia w danym roku, w związku z czym mamy jakby jeden rok (w 100% jakości) rozciągnięty na pięć lat. Jest tak dlatego, że każdy rok przynosi 0,2 QALY czyli 1 pełne QALY uzyskujemy po 5 latach.
Z uznaniem przyjmujemy bardzo ważną z punktów widzenia merytorycznego oraz przejrzystego charakteru procesu decyzyjnego zmianę polegającą na możliwości podjęcia polemiki z treścią rekomendacji prezesa AOTMiT. Jednocześnie, ponieważ jest to bardzo merytoryczna część procesu, uważamy za zasadne doprecyzowanie zapisu nowelizowanej ustawy, że dyskusja ta jest jawna. Jest to przyjęta praktyka w systemach decyzyjnych innych krajów o dłuższej niż nasza tradycji zastosowania oceny technologii medycznych np. przez National Institute for Health and Care Excellence (NICE) w Wielkiej Brytanii.
Jako Towarzystwo nie zajęliśmy tutaj oficjalnego stanowiska – generalnie wydaje nam się, że dobrze, że więcej środków finansowych przeznaczono na subfundusz terapeutyczno-innowacyjny.
Z punktu widzenia zdrowia publicznego cieszy też to, że do Funduszu Medycznego została włączona profilaktyka. Od dawna widać było lukę miedzy poziomem finansowania zapewnionym w budżecie a wydatkami na szczepienia.
Tutaj przypomnę, że np. szczepionki przeciw HPV (wirus brodawczaka ludzkiego) planowano wprowadzić jako dobrowolne, zalecane przez lekarza, ale przy tym finansowane z budżetu. To powodowało, że pojawiła się potrzeba wprowadzenia nowych przepisów, bo Ministerstwo Zdrowia ma prawo kupować tylko takie preparaty, które są obowiązkowe. Te szczepienia są dużym wydatkiem, ale jak najbardziej uzasadnionym, mają udowodnioną skuteczność, więc to przesunięcie finansowania oceniam pozytywnie. Ale jedna uwaga: takie przesunięcia nie powinny wpływać na uszczuplenie środków na terapie o wysokim stopniu innowacyjności.
Polecamy także:
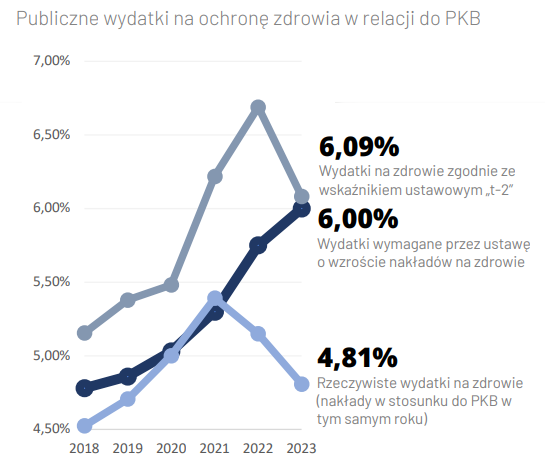 Wydatki PKB na zdrowie spadają, a rok 2023 ma być wiele gorszy
Wydatki PKB na zdrowie spadają, a rok 2023 ma być wiele gorszy
 Rada Pacjentów w kontrze do ministra zdrowia?
Rada Pacjentów w kontrze do ministra zdrowia?
 MF zmienia zasady gospodarki finansowej NFZ, bez konsultacji
MF zmienia zasady gospodarki finansowej NFZ, bez konsultacji
Redaktor naczelna, od ponad 20 lat pracuje w mediach. Była redaktor naczelna Polityki Zdrowotnej, redaktor m.in. w Rzeczpospolitej, Dzienniku Gazecie Prawnej. Laureatka branżowych nagród dla dziennikarzy i mediów medycznych oraz Polskiej Izby Ubezpieczeń. Kontakt: aleksandra.kurowska@cowzdrowiu.pl